Por HolaDoctor
En este momento, los médicos cuentan con dos tipos de pruebas para detectar el nuevo coronavirus y eventualmente diagnosticar COVID-19, la enfermedad que causa. Se trata de pruebas moleculares (para buscar el virus en saliva o fluidos) y serológicas (para ver si la persona estuvo expuesta al virus y generó anticuerpos).
A principios de enero, científicos de China, país en donde se desató la pandemia, dieron a conocer la secuencia del genoma del nuevo coronavirus: toda la información genética necesaria para desarrollar pruebas para detectarlo. Con esta información, en los Estados Unidos, los Centros para el Control y Prevención de Enfermedades crearon el primer test para COVID-19. Luego se le permitió a laboratorios privados desarrollar sus propios kits de detección.
Cómo debes cuidar tu máscara 
Cuando una persona desarrolla COVID-19, el coronavirus suele detectarse en muestras de saliva o fluidos tomadas de las vías respiratorias bajas y superiores. La muestra que se toma se compara con la secuencia genética que ya se conoce, y se observa si coinciden. Si coinciden, significa que la persona es positiva para COVID-19.

En la prueba de hisopado nasal, un profesional de salud toma una muestra con un hisopo (una varilla con un algodón en la punta de unas seis pulgadas), haciéndolo rodar en la parte superior profunda de la fosa nasal por unos 10 a 15 segundos. El proceso se repite en la otra fosa nasal. Luego, el hisopo se coloca en un recipiente que se sella y se envía al laboratorio para ser analizado. Hay una versión casera desarrollada por LabCorp.

En la prueba con saliva, un profesional de salud toma una muestra de la boca. Se utiliza un hisopo distinto al de la prueba nasal, que es más corto. Si la persona tiene síntomas que parecen ser los típicos de COVID-19 y su prueba dio negativo con un test de saliva, la FDA recomienda que se repita con una muestra de hisopado nasal.

A lo largo del país se han establecido cientos de centros de pruebas para COVID-19 al paso, en donde la persona no tiene que bajarse del auto para que le hagan el hisopado. En California, el condado de Los Angeles tiene 21 puestos de pruebas al paso en donde la misma persona se toma una muestra de saliva y la coloca en un tubo. No interactúa ni a distancia con un profesional de salud.
Hogares a prueba de coronavirus 
Esta prueba se realiza con una muestra de sangre. Cuando una persona resulta expuesta a un germen, en este caso al coronavirus, el organismo genera anticuerpos, que básicamente son proteínas que actúan para expulsar al microorganismo invasor. Si la muestra revela anticuerpos, eso significa que la persona estuvo expuesta al coronavirus. Puede haber desarrollado la enfermedad, o no, o haber tenido una forma leve. Una gran proporción de personas portan el coronavirus sin desarrollar síntomas.
Hasta el momento, la Administración de Drogas y Alimentos de los Estados Unidos (FDA) no ha aprobado ninguna droga para el tratamiento de COVID-19. Sí ha dado luz verde a ensayos clínicos y se están utilizando en determinados casos terapias experimentales. Son las siguientes.

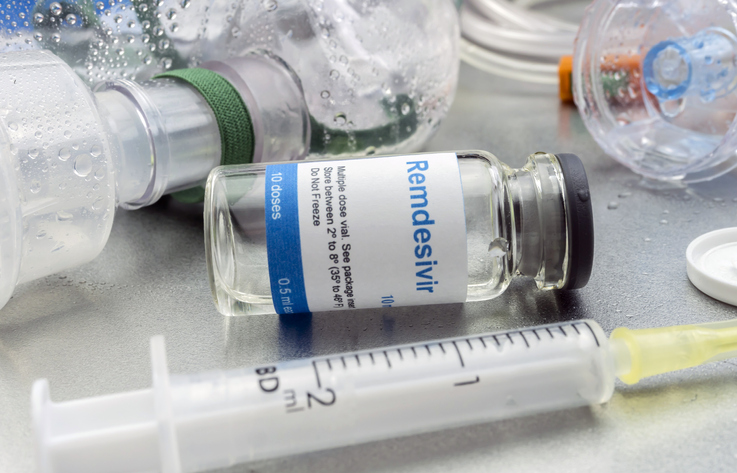
REMDESIVIR. La droga remdesivir, desarrollada por el laboratorio Gilead Sciences fue una de las primeras en estudiarse en ensayos clínicos. La investigación demostró que remdesivir acorta la duración de COVID-19, de 15 a 11 días. El remdesivir podría llegar a ser para COVID-19 lo que el Tamiflú es para la gripe: no previene que se contraiga el virus y, eventualmente, se desarrolle la enfermedad porque no es una vacuna. Pero sí al parecer podría aliviar los síntomas y reducir el tiempo de convalecencia.
ANTICUERPOS MONOCLONALES. Algunas organizaciones están explorando el posible papel de los anticuerpos monoclonales: anticuerpos diseñados que se utilizan cada vez más en el tratamiento del cáncer y otras enfermedades. Tocilizumab y sarilumab son medicamentos utilizados para tratar enfermedades autoinmunes como la artritis reumatoide. En pacientes con COVID-19 grave, se están estudiando éstos y otros medicamentos similares que combaten la inflamación para ver si pueden mejorar la reacción inmune intensa (también conocida como tormenta de citoquinas) que algunos pacientes experimentan con COVID-19.
La mejor prevención del coronavirus 
TERAPIA CON PLASMA. Los tratamientos con plasma se han utilizado con cierto éxito para tratar el sarampión, las paperas y la gripe. La idea es utilizar células inmunes extraídas de la sangre de las personas que se han recuperado de COVID-19 e inyectarlas en las personas infectadas, dándoles inmunidad pasiva a la enfermedad, que al menos podría minimizar algunos de sus síntomas más graves. A fines de marzo, New York Blood Center se convirtió en el primer centro en los Estados Unidos en recolectar sangre de personas recuperadas de COVID-19.
La controversial droga hidroxicloroquina, que se usa para tratar la malaria y ciertas afecciones autoinmunes, se presentó como otra potencial candidata, pero demostró tener feroces efectos secundarios. La información científica proveniente de investigaciones en China no fueron, hasta el momento, concluyentes.

La FDA advierte sobre el uso de medicina natural para el tratamiento de COVID-19, terapias que en algunos casos se promocionan por internet. No hay ninguna terapia natural aprobada y la entidad federal ya ha enviado cartas de advertencia a empresas que intentan comercializarlas.

Es la meta final, pero en algunos casos muy difícil de alcanzar. El doctor Anthony Fauci, director del Instituto Nacional de Alergias y Enfermedades Infecciosas dijo que puede ser un proceso que lleve, mínimo, un año más. Y, así y todo, puede que nunca se alcance una vacuna que de inmunidad total. Podría ser estacional, como la de la gripe, pero todavía hay muchos interrogantes que la ciencia intenta responder.

Fuentes: Johns Hopkins Medicine, sitios de internet de la FDA y de los CDC.

