Definición
Es una afección en la cual se presenta engrosamiento del miocardio. Con frecuencia, solo una parte del corazón es más gruesa que las demás.
El engrosamiento puede dificultar la salida de la sangre del corazón, forzándolo a trabajar más arduamente para bombear la sangre. También puede hacer que para el corazón sea más difícil relajarse y llenarse con sangre.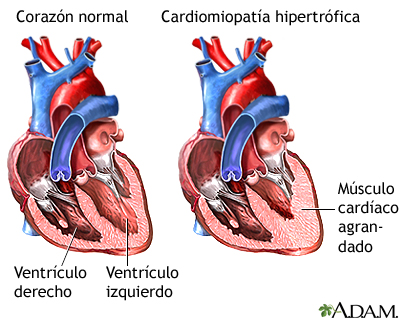
Nombres alternativos
Cardiomiopatía - hipertrófica (CMH); IHSS; Estenosis subaórtica hipertrófica e idiopática; Hipertrofia del tabique asimétrico; HTA; MCHO; Miocardiopatía obstructiva hipertrófica
Causas
La miocardiopatía hipertrófica generalmente se transmite de padres a hijos (hereditaria). Se cree que es el resultado de defectos en los genes que controlan el crecimiento del miocardio.
Las personas más jóvenes son más propensas a presentar una forma más grave de miocardiopatía hipertrófica. Sin embargo, esta afección se observa en personas de todas las edades.
Síntomas
Es posible que algunas personas con esta afección no presenten síntomas. Pueden enterarse por primera vez que tienen el problema durante un examen médico de rutina.
El primer síntoma de miocardiopatía hipertrófica en muchos adultos jóvenes es el desmayo súbito y posiblemente la muerte. Esto puede ser causado por ritmos cardíacos bastante anormales (
Los síntomas comunes abarcan:
Dolor torácico Vértigo Desmayo , especialmente durante el ejercicio- Fatiga
- Mareos, especialmente con o después de la actividad física o el ejercicio
- Sensación de percibir los latidos cardíacos rápidos o irregulares (
palpitaciones ) Dificultad para respirar con actividad o después de acostarse (o estar dormido por un rato)
Pruebas y exámenes
El proveedor de atención médica llevará a cabo un examen físico y auscultará el corazón y los pulmones con un estetoscopio. Los signos pueden abarcar:
Ruidos cardíacos anormales o un soplo. Estos ruidos pueden cambiar con diferentes posiciones del cuerpo.- Presión arterial alta.
También se revisará el pulso en los brazos y el cuello. El proveedor puede sentir latidos cardíacos anormales en el pecho.
Los exámenes empleados para diagnosticar el engrosamiento del miocardio, los problemas con el flujo sanguíneo o las válvulas cardíacas con escape (
Electrocardiograma (ECG) Ecocardiografía Monitor Holter de 24 horas o un monitor a largo plazo (monitor cardíaco)Cateterismo cardíaco Radiografía de tórax - Prueba de esfuerzo con ejercicio
Resonancia magnética del corazón - Tomografía computarizada del corazón
- Ecocardiografía transesofágica (ETE)
Se pueden hacer exámenes de sangre para descartar otras enfermedades.
A los parientes cercanos de personas a quienes les hayan diagnosticado miocardiopatía hipertrófica se les pueden hacer exámenes para detectar esta afección. Esto se hace muy a menudo con un ecocardiograma o pruebas genéticas.
Tratamiento
Si usted tiene miocardiopatía hipertrófica, acate siempre los consejos de su proveedor respecto al ejercicio. Le pueden aconsejar que evite el ejercicio vigoroso. Igualmente acuda al proveedor para programar chequeos regulares.
Si presenta síntomas, puede necesitar medicamentos, como betabloqueadores y los bloqueadores de los canales del calcio, para ayudar al corazón a contraerse y relajarse de manera correcta. Estos medicamentos pueden aliviar el dolor torácico o la dificultad para respirar al hacer ejercicio.
Las personas con arritmias pueden necesitar tratamientos como:
- Medicamentos para tratar el ritmo anormal.
- Anticoagulantes para reducir el riesgo de formación de coágulos de sangre (si la arritmia se debe a la fibrilación auricular).
- Un marcapasos permanente para controlar los latidos cardíacos.
- Un desfibrilador implantado que reconozca ritmos cardíacos potencialmente mortales y envíe un impulso eléctrico para detenerlos. A veces se coloca un desfibrilador aunque el paciente no haya tenido una arritmia, pero si está en alto riesgo de una arritmia mortal (por ejemplo, si el miocardio está muy enfermo o el paciente tiene un familiar que ha fallecido repentinamente).
Cuando se presenta obstrucción grave del flujo sanguíneo fuera del corazón, los síntomas se pueden volver serios. Se puede realizar una operación llamada miectomía quirúrgica. En algunos casos, a las personas se les puede aplicar una inyección de alcohol dentro de las arterias que irrigan la parte engrosada del corazón (ablación del tabique con alcohol). Las personas que se someten a este procedimiento a menudo muestran un mejoramiento significativo.
Se puede necesitar una cirugía para reparar la válvula mitral del corazón si esta presenta escape.
Ver este video acerca de: Miocardiopatía
Expectativas (pronóstico)
Algunas personas con miocardiopatía hipertrófica pueden ser asintomáticas y tener un período de vida normal, mientras que otras pueden empeorar de manera lenta o rápida. En algunos casos, la afección puede convertirse en
Las personas con miocardiopatía hipertrófica están en mayor riesgo de sufrir muerte súbita que las personas sin esta afección. La muerte repentina puede ocurrir a temprana edad.
Hay diferentes tipos de miocardiopatía hipertrófica, los cuales tienen diversos pronósticos. El pronóstico puede ser mejor cuando la enfermedad se presenta en personas de edad avanzada o cuando hay un patrón particular de espesor en el músculo cardíaco.
La miocardiopatía hipertrófica es una causa bien conocida de muerte súbita en atletas. Casi la mitad de las muertes debido a esta afección sucede durante o justo después de algún tipo de actividad física.
Cuándo contactar a un profesional médico
Comuníquese con su proveedor si:
- Tiene cualquier síntoma de miocardiopatía hipertrófica.
- Presenta dolor torácico, palpitaciones, desmayos, u otros síntomas nuevos o inexplicables.
Referencias
Ho CY, Ommen SR. Hypertrophic cardiomyopathy. In: Libby P, Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia, PA: Elsevier; 2022:chap 54.
McKenna WJ, Elliott PM. Diseases of the myocardium and endocardium. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 26th ed. Philadelphia, PA: Elsevier; 2020:chap 54.
