Definición
Las plaquetas son pequeños fragmentos de glóbulos sanguíneos que su cuerpo utiliza para formar coágulos y detener hemorragias. Si usted tiene demasiadas plaquetas o sus plaquetas se unen demasiado, usted es propenso a la formación de coágulos. Esta coagulación se puede desarrollar dentro de sus arterias y puede provocar un
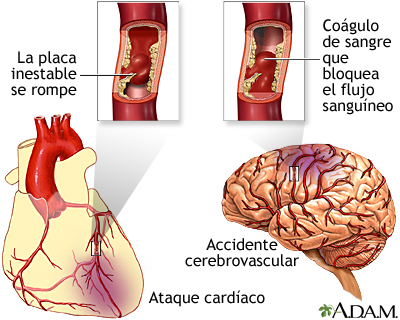
El medicamento antiplaquetario hace que sus plaquetas no se unan con tanta frecuencia y ayuda a prevenir la formación de coágulos sanguíneos en sus arterias.
- El ácido acetilsalicílico (aspirin) es un medicamento antiplaquetario que puede ser utilizado para este fin.
- Los inhibidores del receptor plaquetario P2Y12 son otro grupo de medicamentos antiplaquetarios. Este grupo de medicamentos incluye: clopidogrel, ticlopidina, ticagrelor, prasugrel y cangrelor.
Nombres alternativos
Anticoagulantes - clopidogrel; Terapia antiplaquetaria - clopidogrel; Tienopiridinas
Quienes deberían tomar medicamentos antiplaquetarios
Los medicamentos antiplaquetarios pueden utilizarse para:
- Prevenir un ataque cardíaco o accidente cerebrovascular en personas con enfermedad periférica arterial (con frecuencia el bloqueo de una arteria en la pierna)
- El clopidogrel (Plavix genérico) puede usarse en lugar de ácido acetilsalicílico (aspirin) para los pacientes que tienen estrechamiento de las arterias coronarias o que han tenido una derivación (stent).
- A veces se recetan dos medicamentos antiplaquetarios (uno de los cuales casi siempre es ácido acetilsalicílico aspirin) para pacientes con síndrome coronario agudo (angina inestable o signos de infarto) o aquellos que han recibido una derivación coronaria (stent) durante una intervención coronaria percutánea.
- El ácido acetilsalicílico (aspirin) y un segundo medicamento antiplaquetario generalmente se recomiendan para los pacientes sometidos a angioplastia con o sin colocación de derivación (stent).
- Prevenir o tratar ataques cardíacos.
- Prevenir accidentes cerebrovasculares o
accidentes isquémicos transitorios (los AITs son señales de advertencia de accidente cerebrovascular. También son llamados "mini-accidentes cerebrovasculares"). - Prevenir que se formen coágulos dentro de las derivaciones colocadas en las arterias para abrirlas.
- Síndrome coronario agudo.
- Después de una cirugía de revascularización con injerto artificial o prótesis realizada en las arterias por debajo de la rodilla.
Su proveedor de atención médica elegirá cuál de estos medicamentos es mejor para su problema. A veces, se le pedirá que tome ácido acetilsalicílico (aspirin) en una dosis baja junto a uno de estos medicamentos.
Efectos secundarios
Los efectos secundarios de este medicamento pueden incluir:
- Diarrea
- Comezón
- Náuseas
- Erupción cutánea
- Dolor de estómago
Antes de que usted empiece a tomar estos medicamentos, informe a su proveedor si:
- Ha tenido problemas de sangrado o
úlceras estomacales . - Está embarazada, planea un embarazo o está amamantando.
Hay otra variedad de posibles efectos secundarios, que dependen de qué medicamento se le está recetando. Por ejemplo:
- La ticlopidina puede provocar un bajo conteo de glóbulos blancos o un desorden inmunológico que puede destruir las plaquetas.
- El ticagrelor puede causar episodios de dificultad respiratoria.
Tomar los inhibidores de P2Y12
Este medicamento se toma en pastillas. Su proveedor puede cambiar su dosis de vez en cuando.
Tome este medicamento con alimento y mucha agua para reducir los efectos secundarios. Es posible que necesite dejar de tomarlo antes de someterse a una cirugía o a un tratamiento dental. No lo suspenda sin hablar primero su proveedor.
Hable con su proveedor antes de tomar cualquiera de estos fármacos:
- Heparina y otros anticoagulantes, como warfarina (Coumadin)
- Medicamentos para la artritis o el dolor que son AINE (como diclofenaco, etodolaco, ibuprofeno, indometacina, Advil, Aleve, Daypro, Dolobid, Feldene, Indocin, Motrin, Orudis, Relafen o Voltaren)
- Fenitoína (Dilantin), tamoxifeno (Nolvadex, Soltamox), tolbutamida (Orinase) o torasemida (Demadex)
No tome otros fármacos que puedan contener ácido acetilsalicílico (aspirin) o ibuprofeno antes de hablar con su proveedor. Lea las etiquetas en los medicamentos para la gripe y los resfriados. Pregunte qué otros medicamentos puede tomar sin problema para los achaques y dolores, los resfriados o la gripe.
Si se le ha programado algún procedimiento, debe dejar estos medicamentos de 5 a 7 días antes. Sin embargo, siempre verifique primero con su proveedor si es seguro dejarlos.
Coméntele su proveedor si está embarazada, planeando un embarazo o si está amamantando o planeando amamantar. Las mujeres en las últimas etapas del embarazo no deben tomar clopidogrel. Este fármaco también se le puede pasar a los bebés a través de la leche materna.
Hable con su proveedor si tiene enfermedad hepática o renal.
Si pasa por alto una dosis:
- Tómela tan pronto como sea posible, a menos que sea el momento para su próxima dosis.
- Si es el momento para su próxima dosis, tome la cantidad habitual.
- No tome píldoras adicionales para compensar la dosis que pasó por alto, a menos que el médico se lo indique.
Guarde estos fármacos y todos los otros medicamentos en un lugar fresco y seco. Manténgalos donde los niños no puedan alcanzarlos.
Cuándo llamar al médico
Comuníquese con su proveedor si usted tiene cualquiera de estos efectos secundarios y no desaparecen:
- Cualquier signo de sangrado inusual, como sangre en la orina o en las heces, sangrados nasales, hematomas inusuales, sangrado profuso de cortaduras, heces alquitranadas, expectoración con sangre, sangrado menstrual inusualmente abundante, sangrado vaginal inesperado o vómito que se parece al poso o cuncho de café
- Vértigo
- Dificultad para deglutir
- Opresión en el pecho o dolor torácico
- Hinchazón en la cara o las manos
- Comezón, ronchas u hormigueo en la cara o las manos
- Sibilancias o disnea (dificultad para respirar)
- Dolor de estómago muy intenso
- Erupción cutánea
Puntos de atención
- Alta tras angina
- Alta después de un ataque cardíaco
- Alta tras angioplastia y colocación de stent en el corazón
- Ácido acetilsalicílico y cardiopatía
- Mantenerse activo cuando se tiene una cardiopatía
- Alta tras cateterismo cardíaco
- Control de su hipertensión arterial
- Alta tras cirugía de revascularización coronaria
- Alta tras cirugía de revascularización coronaria mínimamente invasiva
- Alta tras insuficiencia cardíaca
- Alta tras accidente cerebrovascular
- Prevención de ataque cardíaco y accidente cerebrovascular por diabetes
- Alta tras angioplastia y colocación de stent en arterias periféricas
- Alta tras angioplastia y colocación de stent - arteria carótida
- Alta tras fibrilación auricular
- Alta tras cirugía de la arteria carótida
- Alta tras derivación arterial periférica en la pierna
- Alta tras cirugía de válvulas cardíacas
Referencias
Abraham NS, Hlatky MA, Antman EM, et al. ACCF/ACG/AHA 2010 expert consensus document on the concomitant use of proton pump inhibitors and thienopyridines: a focused update of the ACCF/ACG/AHA 2008 expert consensus document on reducing the gastrointestinal risks of antiplatelet therapy and NSAID use: a report of the American College of Cardiology Foundation Task Force on Expert Consensus Documents. Circulation. 2010;122(24):2619-2633. PMID: 21060077
Alberts MJ. Prevention and management of ischemic stroke. In: Libby P, Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia, PA: Elsevier; 2022:chap 45.
Fihn SD, Blankenship JC, Alexander KP, et al. 2014 ACC/AHA/AATS/PCNA/SCAI/STS focused update of the guideline for the diagnosis and management of patients with stable ischemic heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines, and the American Association for Thoracic Surgery, Preventive Cardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. J Am Coll Cardiol. 2014;64(18):1929-1949. PMID: 25077860
January CT, Wann LS, Calkins H, et al. 2019 AHA/ACC/HRS focused update of the 2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on clinical practice guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2019;74(4):599. PMID: 30703431
Kumbhani DJ, Bhatt DL. Percutaneous coronary intervention. In: Libby P, Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia, PA: Elsevier; 2022:chap 41.
Meschia JF, Bushnell C, Boden-Albala B, et al. Guidelines for the primary prevention of stroke: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014;45(12):3754-3832. PMID: 25355838
Morrow DA, de Lemos JA. Stable ischemic heart disease. In: Libby P, Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia, PA: Elsevier; 2022:chap 40.
Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 Guidelines for the early management of patients with acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019;50(12):e344-e418. PMID: 31662037
